A cura di P. Tarquini, Epatologo – Infettivologo. Teramo
Gli agenti causa di malattia del fegato come virus, alcol, ferro, autoimmunità, causano un danno cronico che porterà con il tempo ad una fibrosi epatica che dopo 5-30 anni potrà portare ad una Cirrosi epatica. Di pari passo con l’incremento della fibrosi epatica andrà l’aumento della pressione venosa nel principale vaso epatico e cioè la vena Porta. Al termine di questo processo, senza opportune terapie, si potrà stabilire una Ipertensione portale che sarà causa poi delle complicanze tipiche della cirrosi e cioè: Ascite, Ittero, Encefalopatia epatica, Emorragie da Varici esofagee.
Lo stesso andamento potrà mostrare la malattia epatica da accumulo di grasso e cioè la steatosi dovuta ad una dieta troppo ricca e/o di obesità. Ciò avverrà quando si uniranno anche: predisposizione genetica, alcol, sindrome Metabolica, Diabete. Questi fattori comporteranno una insulino-resistenza che se associati a stress ossidativo ed infiammazione, porteranno alla comparsa di Steato-epatite (NASH – Non Alcholic Steato-Hepatitis) che comporta fibrosi epatica. Anche qui il processo termina con la cirrosi epatica e la possibile comparsa di Epato-carcinoma.
Le nuove terapie antivirali, efficacissime soprattutto nella cura dell’epatite C e la vaccinazione per l’Epatite B, consentiranno nel medio termine di eradicare queste malattie, ossia di farle scomparire. Perché ciò avvenga è però necessario completare le cure, individuando attraverso programmi di screening le ancora tante persone con epatite C che ancora non si sono curate.
Questo è importante perché le epatiti virali non causano solo problemi nel fegato ma possono causare danni sistemici quali: Diabete ed insufficienza renale, aterosclerosi e malattie cardio-vascolari, depressione, deterioramento cognitivo, astenia, neoplasie extra-epatiche. Il motivo di queste complicanze in altri organi ed apparati è legato all’infiammazione e stress ossidativo che causano infiammazione della parete endoteliale e placche nei piccoli vasi.
L’eziologia delle malattie epatiche nel mondo occidentale sta cambiando rispetto agli anni ’90 ed attualmente la malattia predominante è l’epato-steatosi. Il 25 per cento della popolazione mondiale ha una steatosi epatica non-alcolica mentre c’è un netto calo delle forme virali. Rispetto alle cirrosi virali i malati con NASH sono più anziani e complessi, pertanto queste malattie andranno prevenute: “in Epatologia si può”.
Tuttavia è stato dimostrato che oltre il 95% dei soggetti con NAFLD non ha la consapevolezza di avere una malattia del fegato. La maggior parte dei soggetti (>75%) non pensa di essere a rischio di sviluppare malattia epatica grave.
Nel 2020 una consensus conference tra un gruppo di esperti di 22 paesi ha proposto di sostituire l’acronimo “NAFLD” con “MAFLD» ossia Metabolic-dysfunction associated Fatty Liver Disease “steatosi epatica associata a disfunzione metabolica” come termine generale più appropriato. L’acronimo MAFLD sposta i criteri di diagnosi da «esclusione» ad «inclusione».
I criteri per stabilire che un soggetto in cui è stata rilevata una steatosi epatica con un esame strumentale (in genere una ecografia) abbia una MAFLD, si basano innanzitutto sulla presenza o meno di sovrappeso/obesità (Body mass index > 25 kg/m2) e diabete tipo 2. In caso di sovrappeso e Diabete la diagnosi di MAFLD sarà automatica, se invece il soggetto è normopeso dovrà avere almeno due fattori di rischio anormali (e cioè aumento circonferenza addominale, Ipertensione, aumento trigliceridi o colesterolo, pre-diabete, insulino-resistenza, aumento PCR).
Nonostante il decorso della MAFLD sia spesso paucisintomatico e comporti pochi disturbi, si tratta di una patologia pericolosa. Sussiste infatti il rischio di contrarre ulteriori patologie metaboliche, come malattie cardiovascolari e diabete. La maggior parte dei decessi tra i pazienti con steatosi epatica sono dovuti a eventi cardiovascolari, come infarti del miocardio.
Inoltre, una parte dei pazienti sviluppa una grave malattia del fegato con cirrosi epatica o carcinoma epatico. La percentuale di pazienti che sviluppano una malattia grave è bassa, nel complesso, ma aumenta significativamente con la durata della malattia ed in presenza di steato-epatite. Dato l’elevato numero di persone che ne soffrono in tutto il mondo, nei prossimi anni questa patologia diventerà tuttavia la causa principale per i trapianti di fegato anche se solo il 20% di questi pazienti svilupperanno una fibrosi significativa.
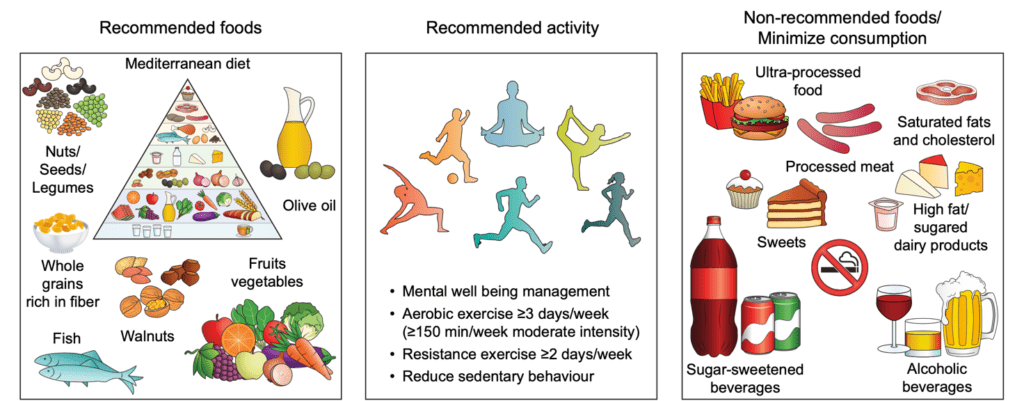
La terapia della steato-epatite non ha farmaci specifici ad essa dedicata, anche se è in corso di studio l’efficacia di numerose molecole e molte terapie ancora di efficacia non riconosciuta vengono oggi impiegate. Le certezze terapeutiche oggi comprendono:
- Dieta ipocalorica-ipolipidica nell’eccesso ponderale + incremento attività fisica
- Vit. E è l’unica terapia riconosciuta al momento che migliora l’istologia ma non la fibrosi
- In corso di valutazione è anche la Vitamina D che riduce l’ Insulino-Resistenza e l’infiammazione del tessuto adiposo.
- Utilità è anche riconosciuta alle Statine nel paziente dislipidemico.
In conclusione lo scenario delle malattie epatiche sta rapidamente cambiando e quindi richiede il costante aggiornamento del personale sanitario coinvolto, nella attesa dell’arrivo di farmaci più efficaci nella cura della steatosi epatica e steato-epatite.